CHLAMÝDIOVÉ INFEKCIE
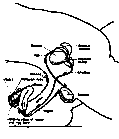 Postrach mladej generácie
spôsobuje malá baktéria, vnútrobunkový parazit, ktorá k tomu, aby mohla prežila potrebuje
napojiť sa na energetické systémy ľudskej bunky. Infekcia sa u človeka nemusí navonok prejaviť žiadnymi príznakmi.
A tak je o to je nebezpečnejšia. Môže sa šíriť nepoznaná ďalej, a môže ovplyvniť reprodukčné schopnosti človeka, infikovať dieťa pri narodení, alebo postihnúť
aj iné orgány.
Postrach mladej generácie
spôsobuje malá baktéria, vnútrobunkový parazit, ktorá k tomu, aby mohla prežila potrebuje
napojiť sa na energetické systémy ľudskej bunky. Infekcia sa u človeka nemusí navonok prejaviť žiadnymi príznakmi.
A tak je o to je nebezpečnejšia. Môže sa šíriť nepoznaná ďalej, a môže ovplyvniť reprodukčné schopnosti človeka, infikovať dieťa pri narodení, alebo postihnúť
aj iné orgány.
Tato baktéria sa volá Chlamydia trachomatis. Spôsobuje najčastejšiu sexuálne prenášanú chorobu
(sexually transmitted disease - STD). Je 4 x častejšia ako kvapavka a 30 x častejšia ako syfilis.
Chlamydia trachomatis
Slovo „Chlamys“ je gréckeho pôvodu a znamená plášť omotaný okolo časti tela (ramena). Názov vyjadruje vzhľad inklúzii baktérie v bunke okolo jadra. Chlamýdia trachomatis (číta sa: klah-MIH-dee-ah trah-ko-MAH-tis) bola izolovaná v roku 1963, ale nevedelo sa že spôsobuje sexuálne prenosné ochorenia. Trachóm – očné ochorenie bol opísaný na papyrusoch v Číne a v Egypte. Chlamýdia trachomatis je výhradne ľudský vnútrobunkový parazit, ktorý potrebuje energiu z bunky (ATP). Obsahuje RNA i DNA. Existuje minimálne 15 rôznych sérotypov : A – C spôsobuje trachóm, D – K infekcie urogenitálneho traktu a L1 –L3 lymphogranuloma venereum. Povrch neobsahuje dostatok bielkoviny na produkciu imunitnej odpovede. Vonkajší membránový proteín (MOMP) je polymorfný. Životný cyklus baktérie má 2 štádia: elementárne teliesko (EB - 0,3 mikrom), ktoré sa vo vnútri bunky mení na retikulárne teliesko (RB) so schopnosťou replikácie. Ukrýva sa na takých miestach organizmu, ktoré sú málo prístupné fagocytom, T a B lymfocytom. Postihuje sliznice uretry, endocervixu, endometria, vajíčkovodov, rekta, faryngu (hrdla) a očí. Ďalší druh chlamýdie - Chlamydia pneumoniae sa študuje v súvislosti s výskytom v ateromatóznych plakov ciev s možným vzťahom k zvýšenému riziku infarktu srdca a mozgu.
Epidemiológia
Ročne nakazí v Európe 3 milióny, v USA až 4 milióny ľudí, celosvetovo sa odhaduje 89 miliónov nových infekcií v roku 1995 (WHO). Najčastejšie sa vyskytuje u mužov a žien vo veku od 15 do 25 rokov. Najväčšia prevalencia je u sexuálne aktívnych žien do 20 rokov. Inkubačná doba môže byť 7 – 21 dní, príznaky sa môžu objaviť však aj o niekoľko mesiacov alebo rokov.
Prenos infekcie
Prenáša sa počas vaginálneho alebo análneho sexu. Prenos orálnym sexom je zriedkavejší. Priamym kontaktom ruka – oko je možný prenos infekcie na oko. Orálno-genitálnym stykom sa infekcia môže preniesť na hrdlo (farynx). Infekcia sa prenáša na dieťa počas pôrodu infikovaným pôrodným kanálom. U dieťaťa sa môže prejaviť infekciou oka, slepotou, infekciou ucha, zápalom pľúc alebo vážnejšími príznakmi. Až 20 – 50 % detí, ktoré sa narodia ženám s chlamýdiou môže byť infikovaných. Clamýdia môže spôsobiť predčasný pôrod, alebo pôrod dieťaťa s nízkou pôrodnou hmotnosťou.
Príznaky na pohlavných a močových orgánoch
Ženy
U žien je ochorenie často bezpríznakové (70 - 85 %). Najčastejším prejavom je zápal vnútorných reprodukčných orgánov (pelvic inflammatory disease – PID). Každý rok asi u 1 milóna žien v USA vznikne PID, a odhaduje sa že ročne
až 100 000 žien je z tejto príčiny neplodných (v USA).
PID sa prejavuje rôznymi príznakmi:
 | dlhšia a ťažšia menštruácia s kŕčami, výtok, bolesť v dolnom podbrušku, únavnosť, teplota, zvracanie. |
 | Uretritída (zápal močovej rúry) so žltým hnisavým výtokom. |
 | Krvácanie z pošvy medzi menštruáciami, biely, šedý alebo svetlý výtok z pošvy, pálenie pri močení, časté močenie, bolesť v oblasti brucha alebo panvy, bolesť počas sexuálneho styku, krvácanie po sexuálnom styku, ľahké zvýšenie teploty. |
Možné následky neliečenej infekcie:
 | PID s možnou sterilitou (nepriechodnosť vajcovodov), |
 | mukopurulentná cervicitída (žltý sekrét z cervixu), |
 | cystitída (zápal močového mechúra), |
 | perihepatitída (zápal tkaniva v okolí pečene – Fitz-Hugh-Curtisov syndróm) u 5 – 10 % pacientiek s PIS, |
 | Reiterov syndróm (u žien zriedkavý). |
V USA vzniká každoročne 250 – 500 000 nových PID po chlamýdiovej infekcii. Žena s PID má až 10 x väčšiu pravdepodobnosť vzniku mimomaternicového tehotenstva. Ženy s chlamýdiovou infekciou (najmä typ G) majú 6 x vyššie riziko vzniku rakoviny krčku maternice. Ženy ktoré užívajú hormonálnu antikoncepciu môžu mať vyššie riziko chlamýdiovej infekcie; na druhej strane je u nich
nižšia pravdepodobnosť vzniku PID.
Muži
Príznaky:
 | Bezpríznakový priebeh je asi v 25 - 50 %. |
 | Negonokoková uretritída – zápal močovej rúry (NGU). |
 | Pocity pálenia počas močenia, výtok z penisu (hnisavý, vodnatý alebo mliečny), bolesť v testes, iritácia konca penisu, opuch a pocit napätia v semenníkoch. |
Neliečená chlamydióza môže spôsobiť:
 | zjazvenie uretry, |
 | prostatitídu (zápal prostaty), |
 | neplodnosť, |
 | epididymitídu (zápal nadsemenníkov), |
 | Reiterov syndróm. |
Zápal sa môže šíriť z močovej rúry do nadsemenníkov. V USA vzniká ročne 250.000 chlamýdiových epididymitíd, ktoré môžu mať vážne následky:
sterilitu.
Ďalšie príznaky
U mužov aj u žien sa môže vyskytnúť proktitída – zápal rekta. Ďalším prejavom ochorenia môže byť konjuktivitída (zápal spojoviek). Vredy v ústnej dutine alebo v hrdle. Zápal kĺbov (uretritída). Reiterov syndróm (uretritída, konjuktivitída, polyartritída) je zriedkavý (približne u 1 % u mužov). Podľa štatistík jedna infekcia chlamýdiou spôsobuje 12 % pravdepodobnosť sterility, 2 infekcie 40 %, 3 infekcie až 80 %. Lymfogranuloma venereum sa vyskytuje častejšie v tropických krajinách.
Laboratórna diagnostika
 | Odber materiálu na vyšetrenie
Ster z genitálu (vulvo-vaginálny), cervixu, uretry alebo penisu (v hĺbke 1 – 3 cm) špeciálnym zoškrabom. Vyšetrenie krčku maternice a výtoku z cervixu, vyšetrenie moču a krvi. Na vyšetrenie sa odoberá prvý ranný moč. Odber materiálu sterom (škrabkou a tampónom) môže spôsobovať dyskomfort. Odber realizuje dermatovenerológ, urológ, gynekológ alebo praktický lekár. Vyšetrenie u žien je vhodnejšie v neskoršej časti menštruačného cyklu. Tehotenstvo môže ovplyvniť niektoré výsledky (napr. LCR močový test). |
 | Sérologické testy
Fluorescenčný monoklonálny test na protilátky (DFA) – detekcia membránového proteínu alebo LPS. Senzitivita je 50 – 80 %. Enzýmová imunoasay (EIA) zobrazí farebne látku konvertovanú enzýmom protilátky. Senzitivita: 40 – 60 %. Rýchly chlamýdiový test používa protilátky proti LPS (chlamýdiový lipopolysacharid). Leukocytový esterázový test detekuje enzýmy produkované leukocytmi obsahujúcimi baktérie v moči. Falošne pozitívne výsledky môžu byť spôsobené aj skríženou reakciou s inými mikroorganizmami. |
 | Kultivačné testy
Kultivačné testy sú špecifické, nevýhodou je použitie špeciálnych transportných médii vzhľadom na tepelnú citlivosť baktérie (-4 C až -70 C pri oneskorenom vyšetrení), získanie výsledku trvá 4 – 7 dní, je technicky zložité, a vzorka sa môže kontaminovať. Intracytoplazmatické inklúzie je možné identifikovať farbením monoklonálnymi fluorescenčnými protilátkami. Ostatné baktérie je potrebné zničiť gentamycínom. Časť výsledkov môže byť falošne negatívnych. Senzitivita 50 – 90 %, špecificita 99 %. |
 | PCR
Metódy amplifikácie nukleových kyselín – nucleic acid amplification techniques (NAAT). Umožňujú vyšetrenie aj neinvazívne odobratej vzorky (moč). Polymerase Chain Reaction (PCR) alebo Ligase Chain Reaction (LCR) a ďalšie postupy používajú metódy rekonštrukcie DNA, a dokazujú prítomnosti baktérie v biologickom materiáli. Možnou nevýhodou je kontaminácia vzorky v laboratóriu a falošne pozitívne výsledky. Falošne negatívne výsledky môžu byť spôsobené obsahom inhibítorov amplifikácie vo vzorke, ich obsah sa dá však laboratórne zistiť. Senzitivita je 80 – 95 %, špecificita viac ako 99 %. Podľa klinických šúdii PCR detekuje približne o 15 % viac chlamydióz ako kultivačné vyšetrenie. |
 | Ďalšie vyšetrenia
Testy na ostatné sexuálne prenášané ochorenia. Vyšetrenie na HIV. Tehotenský test. Ultrazvukové vyšetrenie (tubo-ovariálne abscesy). Krvný obraz pri podozrení na zápalové ochorenie (PID). |
Prevencia
Abstinencia od sexu, vzájomná monogamia s jedným verným a neinfikovaným partnerom. Čím vyšší počet partnerov s nechráneným pohlavným stykom, tým vyššie riziko infekcie. Neuvážený sexuálny styk s neznámym partnerom po nezodpovednom rozhodnutí (napr.
pod vplyvom alkoholu) môže byť rizikom. Použitie latexových prezervatívov pre vaginálny, orálny a rektálny sex. Dôkladná hygiena (umývanie rúk) – možnosť prenosu infekcie do očí.
Partnera je potrebné informovať o infekcii (i keď to môže byť niekedy ťažké). Ak ste mali nechránený pohlavný styk s neznámou osobou, alebo sa dozviete, že Váš partner mal nechránený pohlavný styk s inou osobou, môžete požiadať svojho lekára o vyšetrenie na chlamýdie. Ženy s rizikom infekcie by mali byť vyšetrené na možnosť chlamýdiovej infekcie každých 6 – 12 mesiacov.
Liečba
Základnou podmienkou je liečba oboch (všetkých) sexuálnych partnerov. Inak je nebezpečie ping-pongovej,
t.j. opakovanej nákazy (reinfekcie). Počas liečby je potrebné zachovávať sexuálnu abstinenciu – minimálne 7 dní, lepšie počas obdobia 3 týždňov (od prvého dňa antibiotickej liečby).
Metódou voľby (prvá línia) sú účinné látky: doxycycline a
azithromycine.
Výhodou azithromycínu je použitie v jednej dávke (1 g).
Doxycycline sa užíva v dávke 2 x 100 mg denne po dobu 7 dní.
Alternatívna liečba:
erythromycín (4 x 500 mg denne 7 dní), ofloxacín. Liečba u tehotných žien (ak je indikovaná lekárom): erythromycín (2 g denne 7 dní), amoxicillin (3 x 500 mg denne 7 dní), azithromycín (1 g p.o. jedna dávka).
Pri infekcii kvapavkou sa odporúča súčasná liečba aj na chlamýdie, vzhľadom na častú koinfekciu: 40 % žien a 20 % mužov má súčasne s chlamydiózou infekciu kvapavkou. V prípade potreby sa odporúčajú kontrolné testy 3 – 4 mesiace po ukončení terapie (najskôr po 3 týždňoch od ukončenia terapie).
Účinnosť liečby antibiotikami prvej línie je 95 %.
Záver
Napriek pokroku vyšetrovacích metód (počas posledných 20 rokov) je potrebné zdôrazniť, že lieči sa pacient – chorý človek, a nie laboratórny výsledok. Najdôležitejšia ostáva stále anamnéza (počet partnerov, spôsob ochrany a pod.), opis ťažkostí a klinické vyšetrenie. Potrebné pomocné vyšetrenia a liečbu by mal ordinovať len lekár. Prevencia ochorenia je však možná, a dôslednymi opatreniami je možné výskyt ochorenia znížiť.
Poznámka: Uvedené informácie a údaje sú len orientačné, nie sú vymáhateľné, neriešia dostupnosť uvedených vyšetrení alebo liekov a nemôžu byť návodom na samodiagnostiku a samoliečbu. Podozrenie na Chlamydiózu je potrebné neodkladne oznámiť svojmu lekárovi i partnerovi. Diagnostika a liečba je v kompetencii lekára. Text je chránený autorskými právami a môže byť použitý len ako individuálna edukačná pomôcka.
WEB-master: PEKUR s.r.o.
Copyright © Edusan

 Postrach mladej generácie
spôsobuje malá baktéria, vnútrobunkový parazit, ktorá k tomu, aby mohla prežila potrebuje
napojiť sa na energetické systémy ľudskej bunky. Infekcia sa u človeka nemusí navonok prejaviť žiadnymi príznakmi.
A tak je o to je nebezpečnejšia. Môže sa šíriť nepoznaná ďalej, a môže ovplyvniť reprodukčné schopnosti človeka, infikovať dieťa pri narodení, alebo postihnúť
aj iné orgány.
Postrach mladej generácie
spôsobuje malá baktéria, vnútrobunkový parazit, ktorá k tomu, aby mohla prežila potrebuje
napojiť sa na energetické systémy ľudskej bunky. Infekcia sa u človeka nemusí navonok prejaviť žiadnymi príznakmi.
A tak je o to je nebezpečnejšia. Môže sa šíriť nepoznaná ďalej, a môže ovplyvniť reprodukčné schopnosti človeka, infikovať dieťa pri narodení, alebo postihnúť
aj iné orgány.